Aufbereiteter Lehrinhalt, Unterrichtsfächer: Grundzüge und Prinzipien der Akut- und Langzeitpflege inklusive Pflegetechnik & Bewegungslehre
10.02.2026
Zu den wichtigsten Herausforderungen, die die Pflegeassistenz erkennen und bewältigen muss, zählt der Dekubitus. Dafür übernimmt sie entscheidende Aufgaben wie Lagewechsel und Hautpflege, um schmerzhaften Druckstellen effektiv vorzubeugen.
INFO: DIESES THEMA IST BESONDERS RELEVANT FÜR DIE KOMMISSIONELLE ABSCHLUSSPRÜFUNG!
Das muss die Pflegeassistenz über Dekubitus wissen:
➤ Die beeinflussenden Faktoren auf das ABEDL „Sich bewegen“ kennen.
➤ Die physiologische Körperhaltung und ihre Veränderungen kennen.
➤ Die physiologischen Bewegungsmuster und ihre Veränderungen kennen.
➤ Umfassend Auskunft über die Dekubitusprophylaxe geben.
➤ Umfassend Auskunft über die Kontrakturprophylaxe geben.
➤ Umfassend Auskunft über die Spitzfußprophylaxe geben.
➤ Umfassend Auskunft über die Sturzprophylaxe geben.
Diese Faktoren beeinflussen die ABEDL „Sich bewegen“
🪢 🧩💡 Erinnerungsknoten: s. Bewegungslehre „Warum ist Bewegung wichtig?“ 💡🧩 🪢
Dekubitus Definition komm36d
Auch für Bewegungslehre-Test!
= Druckgeschwür. Eine durch Druck oder Scherkräfte verursachte, örtlich begrenzte Schädigung der Haut und/oder des Gewebes, die je nach Schweregrad von einem nicht wegdrückbaren Erythem bis zum vollständigen Gewebeverlust reicht. Schnelle Maßnahmen verhindern ein Fortschreiten. Entsteht als Folgeerkrankung auf Immobilität, meist an Stellen, wo Knochen dicht unter der Haut liegen. Ist häufig ein Pflegefehler (!).
Neben geriatrischen Pflegebedürftigen sind vor allem Pflegebedürftige im Bereich der Intensivmedizin, der Inneren Medizin, der Chirurgie sowie der Neurologie betroffen.
Die drei Hauptfaktoren der Dekubitusentstehung
1. Druckintensität
2. Druckdauer
3. Druckempfindlichkeit
Dekubitus: Ursachen komm37d
Beim Dekubitus handelt es sich um eine Folge- bzw. Sekundärerkrankung auf Immobilität. Ursache ist anhaltender Druck oder eine Kombination aus Druck und Reibung (Scherkräfte), die die Durchblutung stören. Ein Dekubitus kann eine lebensbedrohliche Situation darstellen. Oft handelt es sich dabei um einen Pflegefehler!
Dekubitus Risikofaktoren komm38d
Auch für Bewegungslehre-Test!
• Immobilität + Beeinträchtigte Wahrnehmung von Druck und Schmerz, z.B. Schlaganfall, Diabetes Mellitus, Multiple Sklerose
• Immobilität + Durchblutungsstörungen, z.B. Arteriosklerose, Ödeme
• Immobilität + Schwitzen, Fieber, Inkontinenz
• Immobilität + Hauterkrankungen
• Immobilität + Gewichtsextreme (Malnutrition, Adipositas)
• Immobilität + Geschwächtes Immunsystem
• Immobilität + Parese / Plegie
• Immobilität + Sedativa
• Immobilität + Nikotinabusus
• Immobilität + Dehydration
• Immobilität + Diabetes Mellitus
Wie hoch der Druck sein darf, bis ein Dekubitus entsteht, hängt von der Druckempfindlichkeit ab.
Entstehungszeit: 2 Stunden. Die Zeit bis zum Eintreten des Dekubitus kann jedoch je nach individueller Gewebetoleranz deutlich unter 2 Stunden liegen.
Ein Dekubitus entsteht bevorzugt an Körperstellen, die sich durch Knochenvorsprünge und geringe Abpolsterung durch Muskelgewebe auszeichnen.
Prädilektionsstellen für Dekubitus
Auch für Bewegungslehre-Test!
In Rückenlage
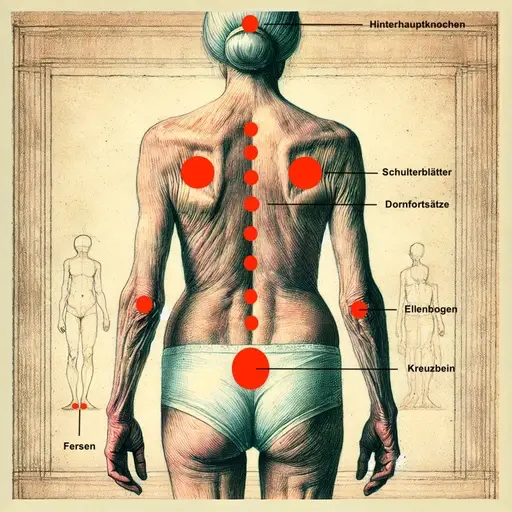
In Bauchlage / Seitenlage

Im Sitzen:

Alle Prädilektionsstellen
- Brustbein
- Darmbeinstachel
- Dornfortsätze
- Ellenbogen
- Fersen
- Fußspitzen
- großer Rollhügel (Trochanter)
- Hinterhaupt
- Jochbein
- Knie
- Knöchel
- Kreuzbein
- Ohrmuschel
- Rippen
- Schienbein
- Schulterblatt
- Sitzbeinhöcker
- Stirn
Am häufigsten treten Druckgeschwüre in der Steißregion, an den Fersen und am großen Rollhügel auf.
Dekubitalulcera: Die 4 Stadien komm39d
Auch für Bewegungslehre-Test!
Grad 1 – nicht wegdrückbares Erythem: nicht wegdrückbare Rötung. Hinweis auf ein mögliches Dekubitusrisiko: Bereich ist schmerzhaft, härter, weicher, wärmer oder kälter als das umgebende Gewebe. Fingertest durchführen!
Grad 2 – Teilverlust der Haut: Hautdefekt bis in die Dermis (Lederhaut). Kann auch eine serumgefüllte Blase sein.
Grad 3 – vollständiger Verlust der Haut: subkutanes Fettgewebe kann sichtbar sein.
Grad 4 – vollständiger Gewebeverlust: Knochen, Sehnen oder Muskeln liegen frei. Beläge/Schorf und Taschenbildung möglich.
Bild Dekubitus: Das beste Bild, das einen Dekubitus Grad 1 zeigt, habe ich auf mediset.de gefunden. Für das ungeübte Auge kann diese unscheinbare Rötung unbedeutend erscheinen. Tatsächlich handelt es sich jedoch bereits um die Anfangsphase eines Dekubitus. Werden Maßnahmen zur Dekubitusprophylaxe bereits in diesem frühen Stadium eingeleitet, kann die weitere Entwicklung effektiv verhindert werden. Hier das Bild eines Dekubitus, Grad 1 auf der Seite von mediset.de. mediset.de ist die Website eines Unternehmens aus Deutschland, das sich auf die Entwicklung und Herstellung von Behandlungssets für den Pflege- und Klinikbereich spezialisiert hat.
Zur Einschätzung des Dekubitusrisikos werden standardisierte Risikoskalen, z.B. die Braden-Skala, verwendet. (andere: Norton-Skala, Waterlow-Skala). In Österreich ist die Anwendung von Skalen zur Risiko-Einordnung eines Dekubitus nicht empfohlen. Es gibt keine wissenschaftlichen Belege, dass ein solches Instrument Vorteile gegenüber der pflegefachlichen Einschätzung hat.
Dekubitusprophylaxe
Grundsatz: Bewegung vor Positionierung.
Methoden zur Dekubitusprophylaxe:
• Druckentlastung und Bewegungsförderung
• Information und Aufklärung
• Förderung der Eigenbewegung
• Positionierungen
• druckverteilende und druckentlastende Hilfsmittel
• Hautbeobachtung
Zusätzlich zu diesen Maßnahmen kann eine erhöhte Eiweißzufuhr bei bereits bestehenden Dekubitus die Wundheilung unterstützen. Auch andere Nährstoffe wie Vitamine (z. B. Vitamin C und Zink) spielen eine wichtige Rolle bei der Wundheilung.
Information und Aufklärung
- um Wissensdefizite zu vermeiden und Selbstpflegekompetenzen zu verbessern
Förderung der Eigenbewegung
- Bewegungsübungen nach Anleitung der Physiotherapeutin
- Passive Bewegungsübungen (Durchbewegen der Gelenke)
- Mobilitätsanreize setzen
- Selbstständigkeit bei der Körperpflege, beim Essen usw. fördern
Positionierungen
Eigenbewegung beim Lagewechsel fördern (bewegtes Positionieren). Positionswechsel sollten ca. alle 2 Stunden durchgeführt werden, wichtig ist dabei jedoch die individuelle Einschätzung. Die 2 Stunden gelten nur als Richtwert. Hohes Risiko = halbstündlich bis stündliche Positionierung.
30°-Positionierung: = passive Positionierung. Birgt die geringsten Risiken für die Entstehung eines Dekubitus, da weder das Kreuzbein noch der Trochanter belastet werden. Ist eine Seitenlagerung. Rücken und oben liegendes Bein werden durch Pölster (oder eine Decke im Rücken) entlastet. Kreuzbein und Oberschenkelknochen (Trochanter) liegen frei.
🎬 Video: 30 Grad Positionierung, ASB Care Academy, youtube 🎬
135°-Positionierung (135°-Bauchlage): = passive Positionierung. Gute Alternative für Pflegebedürftige, die gerne auf dem Bauch schlafen. Lungen werden besser belüftet und das Abhusten kann erleichtert werden. Bei der 135° Positionierung ist der Beckenkamm und der Fußrücken des unten liegende Fußes nicht entlastet und liegt am Bett auf; das kann schmerzhaft sein. Diese Positionierung erfordert eine Anweisung vom leitenden Dienst und ein Monitoring. Komplikationen: Gesichtsödeme, Dekubitus an der Ohrmuschel.
🎬 Video: 135 Grad Positionierung, ASB Care Academy, youtube 🎬
Mikropositionierungen: Kleine, spontane Lageveränderungen, die die Person normalerweise selbst ausführt, werden übernommen (z.B. mit kleinen Keilen, Kissen, Handtuchrollen unter Schulter, Gesäß oder Becken). Schon geringe Positionsveränderungen können eine Entlastung dekubitusgefährdeter Stellen herbeiführen. Kein Positionierungsersatz!
Schiefe Ebene: Ist eine Mikropositionierung mit Keilen unter der Matratze, die der 30° Positionierung sehr nahe kommt.
Bild: bibliomed-pflege
90°-Seitenlagerung ist veraltet, da hoher Auflagedruck auf Trochanter, Schulter und Knöchel. Deshalb kritisch für die Dekubitusentstehung.
Beachte: Große Gelenke in einer physiologischen Lage (Kopf, Hüfte, Schulter) positionieren, alle Bewegungen möglichst reibungs- und scherkräftearm durchführen.
Freipositionierung (kein Kontakt zur Unterlage), z.B. Vier-Kissen-Methode: Für Bewohner, die in Rückenlage bleiben wollen, eignet sich die Vier-Kissen-Methode. Bild: bibliomed-pflege
Druckverteilende und druckentlastende Hilfsmittel
Eine Umpositionierung darf nicht mit der Begründung unterbleiben, dass ein druckreduzierendes Hilfsmittel verwendet wird! Das gilt auch bei Verwendung einer Wechseldruckmatratze!
Wenn Bewegungsförderung nicht ausreicht: Druckumverteilende Hilfsmittel (z.B. Wechseldruckmatratze). Je mehr sich die Matratzenoberfläche dem Körper des Pflegebedürftigen anpassen kann, desto mehr verringert sich der Auflagedruck (Weichpositionierung).
Dennoch: Eine Wechseldruckmatratze ist ein druckumverteilendes Hilfsmittel, aber sie ersetzt keine Umpositionierung. Eine Wechseldruckmatratze:
- reduziert den Auflagedruck durch wechselnde Luftkammern
- verbessert die Mikrozirkulation
- senkt das Dekubitusrisiko
Aber sie:
- ersetzt keine Bewegung
- beseitigt keinen anhaltenden Druck vollständig
- verhindert keine Scherkräfte
Quellen:
„Der Einsatz von Technik und Hilfsmitteln bietet eine sinnvolle Unterstützung, ersetzt aber nicht die Förderung […] der körpereigenen Bewegung des P/B“ – Expertenstandard Dekubitusprophylaxe in der Pflege, Deutsches Netzwerk für Qualitätsentwicklung in der Pflege
„Where possible continue a regular turning and repositioning regimen with frequency based on the needs of the individual.“ Hinweise zur Beurteilung von Haut und Gewebe, zu Unterstützungsflächen, zum Patiententransfer sowie zur Prävention von Druckverletzungen für Fachpersonal. Prävention von Druckverletzungen – EPUAP – NPIAP – PPPIA Internationale Leitlinien für die klinische Praxis 2019, S. 6. Gilt auch in Österreich als Referenzstandard.
Druckentlastung im Sitzen
Kleine Keilkissen. Füße des Pflegebedürftigen müssen dabei immer Bodenkontakt haben.
Positionierungen dokumentieren!
Hautbeobachtung
Während der Pflegemaßnahmen durchführbar, z.B. Körperpflege.
Ein Dekubitus kann nur verhindert werden, wenn die Maßnahmen kontinuierlich durchgeführt werden.
Risikoskalen zur Bewertung des Dekubitusrisikos
Es gibt unterschiedliche Risikoskalen, die dabei helfen sollen, das Dekubitusrisiko besser einzuschätzen. Die wohl bekanntesten drei sind die Braden-Skala, die Norton-Skala und die Waterlow-Skala. Alle drei Skalen werden in vielen Einrichtungen in Österreich angewandt. Ein standardisiertes Assessments mit diesen Skalen ist jedoch nicht empfohlen, da bisher noch wissenschaftliche Belege fehlen, die bestätigen, dass ein solches Instrument Vorteile gegenüber der klinischen pflegefachlichen Einschätzung hat. Bisher liefert also der Fingertest noch die besten Ergebnisse bei der Risikoeinschätzung.
🔗 Externer Link: Braden-Skala, Norton-Skala, Waterlow-Skala 🔗
Dekubitus ist eine lokal begrenzte Haut- und Gewebeschädigung, die durch Druck, Reibung und verminderte Durchblutung entsteht. Zur Prophylaxe gehören regelmäßige Lagewechsel, Bewegungsförderung und der Einsatz von druckentlastenden Hilfsmitteln. Besonders gefährdete Stellen, wie Knochenvorsprünge, sollten durch geeignete Positionierungstechniken entlastet werden. Eine sorgfältige Hautpflege trägt dazu bei, die Gewebetoleranz zu verbessern und Risiken zu minimieren. Entscheidend ist die konsequente Umsetzung der Prophylaxemaßnahmen, um die Entstehung von Dekubitus effektiv zu verhindern.
Bild: https://pixabay.com, @congerdesign